Image - https://www.biotekrx.com
Псевдомонады (Pseudomonas) – род неферментирующих, палочковидных, аспорогенных, подвижных
бактерий из семейства Pseudomonadaceae, которые негативно окрашиваются по Грамму и вызывают различные
заболевания у человека, животных и растений.
Название семейства Pseudomonadaceae происходит от двух греческих корней: «псевдо» — сходный и «монас» — название группы простейших (животных) с полярно расположенными жгутиками. Поэтому к псевдомонадам относят как палочковидные бактерии с полярно расположенным жгутиком, так и слабоизогнутые палочки, физиологически крайне специализированные автотрофные хемосинтезирующие бактерии (Hydrogenomonas, Nitrosomonas, Thiobacillus) и обычные гетеротрофные бактерии (Pseudomonas), то есть смешиваются представители питания — автотрофного и гетеротрофного.
Следовательно, в семейство Pseudomonadaceae входят грамотрицательные палочки, растущие в аэробных условиях или получающие энергию за счёт анаэробного дыхания либо за счёт связанного кислорода (денитрификация), но не брожения.
Псевдомонады используют широкий спектр органических веществ, в том числе циклических соединений (гетероциклических и ароматических).
Благодаря
«всеядности» псевдомонады распространены повсеместно: в воде, почве,
илах, на коже здорового
человека, в носоглотке и кишечнике, переносятся с током воздуха. Бактерии отличаются высокой
изменчивостью, устойчивостью во внешней среде, способностью к адгезии и
продукции токсинов, образованию защитных плёнок. Эти качества
микроорганизмов обуславливают их патогенность и вирулентность.
Заболевания, вызванные псевдомонадами, развиваются преимущественно у лиц
с дефектом иммунитета. Микробы оседают на эпителии кишечника, с помощью
ворсинок на своей поверхности прикрепляются к эпителиоцитам и
размножаются, формируя первичный инфекционный очаг. Затем инфекция
распространяется в глубоколежащие ткани, где происходит всасывание
энзимов и токсинов в кровь. Псевдомонада с током крови разносится к
остальным органам.
Патогенность у псевдомонад выражена слабо, но даже такой
обычно хорошо знакомый микробиологам сапрофит, как Pseudomonas
aeruginosa, часто является возбудителем вторичной инфекции долго
не заживающих ран и язв у человека и животных. Вспышки энтерита
у новорожденных вызываются этой бактерией.
Pseudomonas
aeruginosa вызывает также смертельные заболевания домашней птицы.
Image - https://healthybuilds.com
Итак, основным представителем рода Pseudomonas является синегнойная палочка
— Pseudomonas aeruginosa. Впервые она была обнаружена в 1862 году
врачом Люке. Он заметил во время перевязок сине-зелёное окрашивание
бинтов и описал раневую инфекцию, вызванную псевдомонадой.
Спустя
несколько лет после этого открытия была зарегистрирована первая вспышка
нозокомиальной (внутрибольничной, госпитальной) инфекции.
Pseudomonas aeruginosa — классический представитель рода
Pseudomonas. Различные штаммы этих бактерий можно обнаружить всюду:
в почве, воде, воздухе, гнойных ранах и сточных водах. По сравнению
с другими видами псевдомонад эти формы наиболее интенсивно исследуются
бактериологами, изучающими патогенную группу, и фитопатологами.
Бактерии Pseudomonas aeruginosa обладают особым разнообразием свойств, но в то же время
у них отмечаются характерные общевидовые морфологические
и физиологические признаки. Клетки бактерий представляют собой мелкие
палочки (1,0-1,5 х 0,5 мкм, одиночные или соединенные в пары; имеют
1-2, редко 3 полярно расположенных жгутика, грамотрицательные.
Культуры образуют синий флуоресцирующий пигмент, в состав которого
входят пиоцианин.
Бактерии желатин разжижают, молоко не свёртывают,
не пептонизируют, нитраты восстанавливают до нитритов, используют
углеводы с образованием кислоты; аэробы. Температурный оптимум развития
около +37 °С. Окисляют глюконат, образуя слизь. Являются сильными
окислителями углеводов (сахаров, органических кислот, углеводородов).
Среди этих бактерий встречаются подвижные и неподвижные формы. Многие
культуры синтезируют окрашенные соединения различных типов, хорошо
проникающие в субстрат. В состав пигментов входят соединения
феназинового и птеридинового ряда, а также флуоресцирующие сине-зелёные
и жёлто-зелёные вещества.
Синегнойная палочка является подвижным микробом благодаря наличию
жгутиков. Она продуцирует токсины и энзимы, которые вызывают гемолиз
эритроцитов, деструкцию гепатоцитов и гибель лейкоцитов.
Pseudomonas
aeruginosa уничтожает микробов-«конкурентов» и подавляет местный
иммунитет.
Способность образовывать биоплёнку делает бактерии
нечувствительными к противомикробным, антисептическим и дезинфицирующим
средствам.
Pseudomonas aeruginosa – типичный внеклеточный паразит, продуцирующий
токсины и вызывающий различные поражения. Местное проникновение бактерий
в ткани приводит к возникновению локальной инфекции. При
распространении микробов по всему организму происходит генерализация
процесса, и развивается бактериемия.
Синегнойная палочка, попадая в организм человека, обильно выделяет
экзотоксины и ферменты, обеспечивающие развитие инфекции. Происходит
расщепление защитных барьеров организма, подавляется иммунитет и рост
иных патогенов. Вне живого организма процесс токсинообразования
прекращается.
Колонии синегнойных палочек образуют биоплёнки, благодаря которым
бактерии обладают устойчивостью к негативным факторам внешней среды. На
ворсистых тканях они живут не менее полугода, в аппаратах ИВЛ и в
растворе для контактных линз сохраняются годами.
Метаболизм псевдомонад
оптимизируется и подстраивается под изменяющиеся условия внешней среды.
Бактерии резистентны к целому ряду антисептических и дезинфицирующих
средств, УФО.
Они погибают при автоклавировании, длительном кипячении,
обработке хлорамином, перекисью водорода, фенолом.
Синегнойная палочка циркулирует в объектах внешней среды — воде, почве,
растениях. В минимальном количестве бактерии входят в состав нормобиоза
кожного покрова, органа слуха, носоглотки, пищеварительного тракта.
Она
неопасна до тех пор, пока местная защита и факторы неспецифической
резистентности выполняют свои функции. В противном случае развивается
патологический процесс.
Источник инфекции — больной человек или бактерионоситель; резервуар
бактерий – лёгкие или мочевыводящие пути. Наиболее опасными в
эпидемическом отношении являются лица с лёгочной формой патологии.
Пути передачи возбудителя:
- Воздушно-капельный — выделение микроба во время разговора, чихания, кашля;
- Контактный — заражение при прямом контакте с больным человеком или при использовании общих бытовых предметов;
- Пищевой — при употреблении инфицированной воды или пищи, которая не прошла полноценную термическую обработку;
- Трансплантационный — при пересадке органов и тканей от донора к реципиенту.
-
Синегнойная палочка — один из основных возбудителей госпитальной инфекции. В условиях стационара бактерия вызывает пневмонию, заболевания органов мочевыделения, бактериемию.
Вспышки внутрибольночной инфекции обусловлены:
- Использованием плохо простерилизованного медицинского инструментария,
- Недостаточной обработкой рук медработников,
- Нарушением дезинфекционных и антисептических мероприятий.
В наибольшей степени инфекции подвержены лица:
- долгое время пребывающие в больнице,
- получающие инвазивную терапию — введение катетеров, зондов, ИВЛ,
- имеющие заболевания лёгких, аутоиммунные патологии, заболевания органов мочевыделительной системы,
- ВИЧ-инфицированные,
- больные раком,
- проходящие курсовое лечение антибиотиками, гормонами или цитостатиками,
- перенесшие хирургическое вмешательство,
- получившие большие ожоги,
- новорожденные дети,
- пожилые лица.
Синегнойная палочка — причина вспышек инфекции в общественных
бассейнах. Бактерии оседают на кафеле и образуют биологическую плёнку,
которая защищает их от воздействия дезинфектантов.
Синегнойные палочки – условно-патогенные бактерии, вызывающие воспаление только
повреждённых тканей. Инфекция чаще всего локально развивается на месте
порезов и ожогов. Циститы и уретриты обусловлены введением нестерильных
катетеров, конъюнктивиты и кератиты – травмами или операциями,
воспаления кожного покрова — ранениями или пиодермией.
Pseudomonas
aeruginosa у детей часто вызывает средний отит, пневмонию, эндокардит,
менингит, абсцесс мозга, воспаление костей, суставов и мышц, различных
отделов ЖКТ.
Симптоматика патологии зависит от локализации очага поражения. Возможно одновременное воспаление сразу нескольких органов.
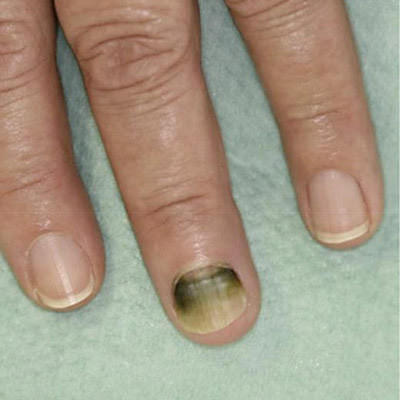
Синегнойная палочка при поражении ногтей
располагается под ногтевой пластиной. Патологический процесс развивается
при проникновении влаги. Ноготь постепенно становится мягким и тёмным,
иногда приобретает сине-зелёный или красный оттенок. Ногтевая пластина
начинает отслаиваться. На ней появляются пятна, которые быстро растут и
сливаются друг и с другом. При отсутствии своевременного лечения
присоединяется местный болевой синдром, образуется гнойное отделяемое.
- В кишечник псевдомонады попадают через пищеварительный тракт. Синегнойная палочка вызывает тяжёлое нарушение пищеварительной функции
и выраженный интоксикационный синдром. У больных возникает лихорадка,
диспепсические явления, расстройство стула в виде зловонного поноса с
примесью зеленоватой слизи и крови. Общее состояние резко ухудшается,
возникает слабость и потеря работоспособности, развивается сильное
обезвоживание. На стенках кишечника могут образовываться язвы и очаги
некроза.
Синегнойную палочку чаще всего высевают из кала ребёнка. У
взрослых иммунная система сама справляется с подобными патогенами. Если
патологический процесс развивается, он протекает вяло и сопровождается
субфебрилитетом и диареей. При локализации псевдомонады в горле
у больных возникают следующие симптомы: гиперемия и отёк зева, боль при
глотании, увеличение миндалин, лихорадка, выделение слизи из носа.
Воспаление уха проявляется болью, снижением слуха,
интоксикацией, отделяемым жёлто-зелёного цвета. Инфекционный процесс
стремительно распространяется на барабанную полость и кости черепа.
При поражении органов мочевыделительной системы у
больных воспаляется мочевой пузырь, уретра, почки. Появляется
характерная клиническая симптоматика: дизурия, учащённые ложные позывы,
выделение мочи небольшими порциями с появлением крови и резкой боли в
конце, изменение лабораторных показателей мочи.
Воспаление лёгочной ткани развивается у лиц,
имеющих хронические заболевания органов дыхания или перенёсших
эндотрахеальный наркоз. Патология обычно встречается у детей до 2-х лет и
проявляется признаками пневмонии или бронхита. У больных возникает
одышка, кашель с гнойной мокротой, боль в грудной клетке. Отличительные
черты воспаления — длительное, прогрессирующее течение и некротическое
поражение лёгочной ткани.
Синегнойная палочка в крови вызывает сепсис. Происходит
генерализация инфекции благодаря гематогенному пути распространения
микробов. Это неотложное состояние, требующее оказания срочной
медицинской помощи.
При поражении кожи образуется небольшой гнойничок
на розовом фоне, который зудит и болит. Если у больного иммунная система
справится с патогеном, на месте гнойника появится корка коричневого
цвета. В противном случае гнойное воспаление распространится на большую
площадь, появится сине-зелёное отделяемое, сформируется фиолетовая или
чёрная корка на поверхности. При отсутствии лечения развивается некроз
наружных слоев кожи, или формируется абсцесс.
- Воспаление зрительного анализатора проявляется изъязвлением роговицы, обильным слезотечением, светобоязнью, болью и жжением в поражённом глазу.
Все перечисленные выше симптомы возникают на фоне общей интоксикации и
астенизации организма. Пациенты отмечают повышение температуры тела,
озноб, слабость, недомогание, снижение работоспособности, отсутствие
аппетита, ломоту во всём теле.
Основной метод выявления Pseudomonas
aeruginosa - лабораторная диагностика. Материалом для исследования является: отделяемое зева,
мочеиспускательного канала, раны, кровь, моча, ликвор, выпотная
жидкость.
Лечение больных, находящихся в группе риска, проводят в стационарных
условиях под постоянным контролем медицинского персонала.
Все остальные
больные в домашних условиях принимают лекарственные препараты по
назначению лечащего врача.
Самостоятельный выбор антибактериальных
препаратов может привести к мутационной изменчивости возбудителя и
появлению устойчивых штаммов.
Специалисты назначают антибактериальные
средства по данным антибиотикограммы – теста на чувствительность ко всем
известным противомикробным препаратам. Их выбор обусловлен максимальной
чувствительностью бактерий.
Профилактика:
В настоящее время разработана и внедрена в практику вакцина
«Aerugen». Её применяют для специфической профилактики синегнойной
инфекции у лиц, входящих в группу риска.
Неспецифические мероприятия, предупреждающие инфицирование псевдомонадами:
- проведение дезинфекционных и антисептических процедур в медучреждениях,
- исключение контактов с больными людьми,
- соблюдение индивидуальных гигиенических норм медперсоналом,
- рациональное назначение антибиотиков с учётом данных антибиотикограммы,
- своевременная санация очагов хронической инфекции – лечение кариеса, тонзиллита, синуситов,
- укрепление иммунитета – закаливание, питание растительной и молочнокислой пищей, занятия спортом,
- поддержание чистоты тела и жилища,
- плановое прохождение врачебных осмотров.
Pseudomonas aeruginosa также вызывает заболевания
растений (табак и салат).
Другие представители рода Pseudomonas являются менее
контагиозными и опасными в эпидемическом отношении.
Микробы рода Pseudomonas продуцируют пигменты:
- Пиоцианин сине-зелёного цвета,
- Пиовердин желтовато-зелёного цвета,
- Пиорубин красно-коричневого цвета,
- Флюоресцин.
Пигменты, например, выделяемые Pseudomonas aeruginosa, придают гною сине-зелёную окраску.
Качественный состав пигментов и их количественный набор
зависят от условий культивирования, немалое значение имеет
и экологический фактор.
Существуют также атипичные непигментированные штаммы бактерий.
К виду Pseudomonas aeruginosa близко примыкают бактерии Pseudomonas schuilkilliensis, которые синтезируют сине-зелёный флуоресцирующий
пигмент, диффундирующий в субстрат; температурный оптимум развития около
+ 37 °С. Желатин разжижают медленно.
Культуры Pseudomonas syncyanea образуют сине-зелёный
флуоресцирующий пигмент. Желатин не разжижают, нитраты
не восстанавливают; аэробы. Температурный оптимум развития около +25 °С.
Pseudomonas scissa: клетки мелкие (1,0 х 0,3 мкм), подвижные.
Бактерии образуют жёлто-зелёный флуоресцирующий пигмент. Желатин
не разжижают, молоко не изменяют, нитраты восстанавливают до нитритов;
аэробы. Оптимум температуры роста около +27 °С.
Эти псевдомонады были
выделены из воды и почвы. К виду относятся 6 различных штаммов бактерий,
обладающих сходными свойствами.
Pseudomonas atlantica: клетки мелкие, подвижные, с полярным
жгутиком; колонии гладкие, блестящие. Культура энергично разжижает
агар-агар и желатин, молоко пептонизирует, крахмал разлагает, нитраты
не восстанавливает. Бактерии относятся к аэробам. Оптимальная
температура роста около +25 °С.
Эти псевдомонады были выделены из морской
воды (Атлантический океан).
Pseudomonas fluorescens: мелкие палочки (1-2 х 6 мкм),
подвижные, имеют 2-4 полярных жгутика. Бактерии грамотрицательные.
Культуры бактерий образуют зеленовато-жёлтый флуоресцирующий пигмент,
который проникает в субстрат. Представители этого вида не синтезируют
пиоцианин; хорошо развиваются на органических и синтетических средах.
Колонии бесцветные или белые, выпуклые, гладкие, блестящие. Характерной
особенностью этого вида является внешняя микроструктура колоний: при
малом увеличении микроскопа поверхность колоний имеет характерное
сетчатое или ячеистое строение. В бульоне бактерии образуют муть
и плёнку.
Желатин разжижают, молоко не свертывают, нитраты
восстанавливают до нитритов, образуют кислоту на глюкозе и сахарозе;
аэробы. Оптимальная температура роста около +25 °С.
Бактерии часто
встречаются в воде, почве, на разных растительных и животных субстратах;
не патогенны для животных.
Особое место занимает вид Pseudomonas aurantiaca. Клетки бактерий этого вида палочковидные, 2-3 х 0,6 мкм,
подвижные, имеют на конце 2-5 жгутиков. Колонии на питательных средах
окрашены в оранжевый или красно-жёлтый цвет, гладкие, блестящие, плоские
или выпуклые. Пигмент диффундирует в субстрат. Культуры хорошо растут
на обычных питательных средах; желатин разжижают, молоко пептонизируют.
Кислоту образуют при росте на глюкозе, сахарозе, манните, глицерине. Крахмал не разлагают, аэробы. Оптимальная
температура роста около +25 °С. В состав оранжевого пигмента входит
несколько веществ различной химической природы.
Pseudomonas aurantiaca - содержит красно-оранжевый
флуоресцирующий пигмент, может усваивать углеводороды с гексана по
декан, что среди бактерий нечасто встречается и чем не может
похвастаться другая псевдомонада с оранжевым пигментом - Pseudomonas aureofaciens, которая не может использовать даже более легкоусваиваемые алканы с С14 по С22. Первый к денитрификации способен, второй - нет.





Комментариев нет:
Отправить комментарий